Wenn es eine Pille gäbe, die organisch ist, aus leicht zugänglichen Inhaltsstoffen besteht, keine Nebenwirkungen erzeugt und gleichzeitig einen erheblichen Effekt auf Ihre Physiologie hätte, der es Ihnen erlaubt, auf Ihrer Höchstleistung zu arbeiten und gleichzeitig einen tieferen Sinn, geistige Klarheit, Zufriedenheit und Glück zu empfinden… Was wäre Ihnen diese Pille Wert?
Dr. James Doty, Neurochirurg, Autor, Forscher und Lehrender an der Stanford Universität stellte diese rhetorische Frage einst in einem TED-Vortrag. Er fuhr damit fort, dass es diese Pille schon gäbe, die einzige Voraussetzung es jedoch ist, nach Einnahme dieser für 15 Minuten in Stille zu sitzen und sich auf das eigene Ein- und Ausatmen zu konzentrieren. Die Folge: Der Anwender erfährt, dass es die Pille selbst gar nicht benötigt.
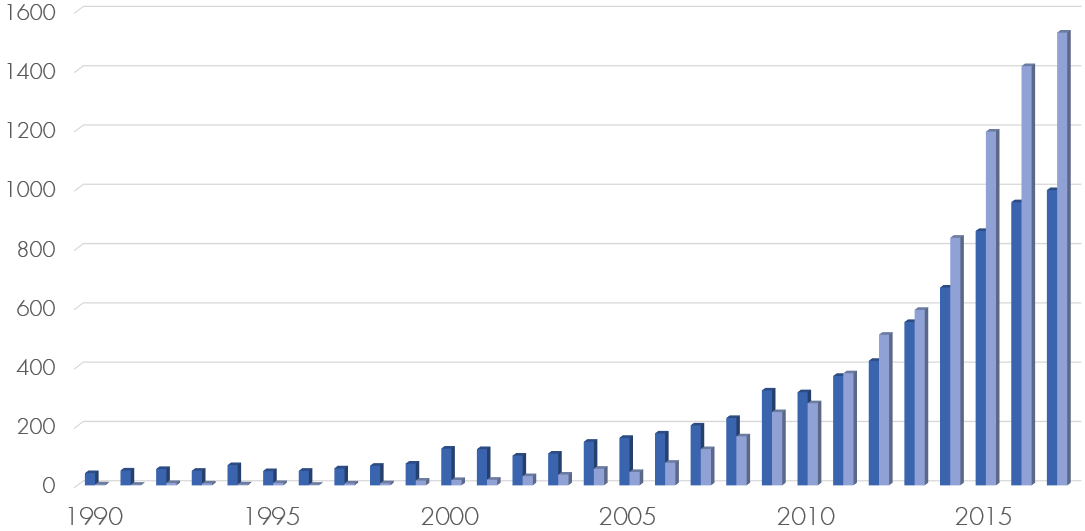
Als Leiter des CCARE-Instituts, welches Stanfords Medical School angehört und die Auswirkungen von Empathie und Altruismus wissenschaftlich untersucht, ist er mittlerweile eines von vielen Gesichtern, die die Ergebnisse von mittlerweile zahlreichen Artikeln und Studien prominent vertreten. Der alte Glaubenssatz, Meditation sei nur etwas für esoterische und spirituelle Menschen, wird in den letzten Jahren immer unhaltbarer. Forscher haben alleine im Jahr 2017 knapp 1.000 Untersuchungen zu dem Thema Meditation und mehr als 1.500 über Achtsamkeit veröffentlicht. Die untere Abbildung zeigt, dass über die Jahre das Interesse an einer akademischen Beleuchtung der Themen Meditation (blaue Balken) und Achtsamkeit (graue Balken) stark zugenommen hat.[1]
Ein gutes Beispiel für das Gewinnen einer naturwissenschaftlichen Perspektive über Abläufe, die in der Vergangenheit eher einer spirituellen Sicht zugeordnet wurden, gibt der Satz „Das Herz öffnen“ im meditativen Kontext. So wurden die ersten Untersuchungen an einer Gruppe von Mönchen Anfang der 90er Jahre vorgenommen, die der Dalai Lama dem Biologen und Neurowissenschaftler Francisco Varela zu Verfügung stellte. Es wurde die elektromagnetische Aktivität des Gehirns während der Durchführung verschiedener Meditationspraktiken gemessen. Als die Gruppe Mönche darum gebeten wurde, über Mitgefühl zu meditieren während sie EEG-Hauben trugen, machten sie sich einen Spaß über die Situation – sehr zur Verwirrung der Forscher. Auf Nachfrage teilten sie mit, dass Mitgefühl sich nicht im Kopf, sondern im Herzen messen ließe. Damals wurde diese Aussage von den Forschern als kulturell bedingt belächelt. Heutige Studien zeigen jedoch auf, dass bei Empfinden von Mitgefühl der Parasympathikus und Vagusnerv stimuliert wird, welcher wiederrum die Muskulatur um das Herz herum entspannt.[2] Die spirituell wirkende Aussage „Öffne Dein Herz!“ gewinnt also eine neurokardiologische Erklärung.
Weitere Untersuchungen von Achtsamkeitsübungen wie die Meditation belegen mittlerweile zahlreiche positive Effekte wie bspw. die Steigerung von Kreativität[3], verbesserte Konzentration und Routineresistenz[4] [5], Zunahme der grauen Substanz in Gehirnarealen, welche zuständig sind für Lern- und Gedächtnisprozesse, Selbstwahrnehmung sowie Gefühlssteuerung bzw. Stressreaktionen. Sogar hemmende Effekte auf den menschlichen Alterungsprozess durch einen Anstieg der Chromosomen schützenden Telomere, werden mittlerweile der Meditation zugeordnet[6] [7]. Diese Entdeckung machte Dr. Elizabeth Blackburn, welche 2009 den Nobelpreis für Physiologie und Medizin erhielt und 2007 vom Time-Magazin als eine der „100 einflussreichsten Persönlichkeiten der Welt“ benannt wurde.
Der aufmerksame Leser wird sich nun vielleicht fragen: „Das ist ja alles schön und gut, aber wie kann die Artikel-Überschrift überhaupt für sich stehen? Ein nicht achtsamer Arzt kann nicht vernünftig und den hohen Ansprüchen genügend operieren, auf Patienten eingehen, die richtigen Abläufe einhalten oder den bürokratischen Aufwand sachgemäß bearbeiten.“ Achtsamkeit ist hierbei nicht nur als das bewusste Wahrnehmen von Tätigkeiten und Verhalten im Außen zu verstehen, sondern auch im Bezug auf die inneren, gedanklichen Vorgänge. Wie gehen Sie als Arzt mit Fehlern um? Wie mit dem alltäglichen Stress, dem ständigen Spannungsfeld zwischen wirtschaftlichen Entscheidungen und der ärztlichen Berufsordnung, die die Gesundheit des Patienten als oberstes Gebot seines Handelns definiert.
Das alles im Kontext des Anspruchs gegenüber dem Arzt an die „perfekte“ Leistung und die entsprechend geformte Fehlerkultur in den Krankenhäusern. Dieser hohe Anspruch bedingt eine schwere Position gegenüber dem Umgang mit medizinischen Fehlschlägen und wird in der Fachlektüre mittlerweile eingehend diskutiert. So hat eine Studie bereits 2007 sichtbar gemacht, dass Ärzte nach dem Erleben von Behandlungsfehlern Ängste gegenüber zukünftigen Fehlern, ein stark abnehmendes Selbstvertrauen und vermehrte Einschlafprobleme erleben.[8] Eine Metastudie wertete 3.852 Fachartikel und 87 Studien aus und hat die Auswirkung der genannten Folgen sowie das erhöhte Risiko von Depressionen bis hin zum Burn-Out zusammengefasst.[9] Das große Problem: Derartige Stress-zustände steigern signifikant die Gefahr weiterer Behandlungsfehler.[10] [11] Damit betritt der Arzt einen Teufelskreis, aus dem ohne eine Überarbeitung der inneren Haltung nur schwer auszusteigen ist.
Es stellt sich also die Frage: Was kann getan werden, damit Sie als Arzt und Ihr Team sowohl präventiv eine starke Resilienz gegenüber den physischen und mentalen Belastungen des Krankenhausalltags entwickeln, als auch kurativ die für Sie richtigen Methoden für den Umgang von Behandlungsfehlern erlernen.
Oftmals wird auf intellektueller Ebene die Antwort gegeben: Man solle die Perspektive auf Stress verändern, die Effekte als nützlich verstehen und reflektieren, dass Fehler zum Leben dazu gehören. Wie dies jedoch wirklich zu verstehen und nachhaltig umzusetzen ist, wird selten beschrieben. Geschweige denn davon wie die dafür vorausgesetzte Anwendung von eingängigen Achtsamkeitsübungen mit dem anspruchsvollen Krankenhausalltag vereinbar sein kann.
Als Trainer des Zen Medic-Seminars, welches ohne esoterischen Touch Achtsamkeitsübungen für den Krankenhausalltag und für Gruppen von 4 bis 10 Teilnehmern konzipiert ist, habe ich erleben können, wie Teilnehmer nach anfänglicher Skepsis durch das Erlernen der medizinischen Hintergründe und dem direkten Einüben effektiver Techniken davon berichten, dass ein Anstieg vom körperlichen und mentalen Wohlbefinden erlebt wird:
- Notsituationen wie aggressive Patienten oder riskante OP-Vorfälle werden mental klarer und als weniger beeinflussend wahrgenommen.
- Eine generell positive Tendenz zu einem rücksichtsvolleren Umgang mit sich selbst, nicht nur beim Umgang mit erlebten Behandlungsfehlern, wird geschildert.
- Gesunder Schlaf wird vermehrt auch in anspruchsvollen Schichten möglich.
- Routine-Arbeiten, ob bürokratischer oder behandelnder Natur, werden als klarer und fokussierter beschrieben.
- Der Umgang mit beruflichen und privaten Konflikten wird als weit weniger belastend empfunden.
Mittlerweile ist es auch in den Medien angekommen, dass das Gesundheitssystem einem starken Spannungsfeld von wirtschaftlichen Anforderungen ein Krankenhaus zu betreiben, dem demographischen Wandel einer älter werdenden Gesellschaft und einem Mangel an Ärzten und Pflegekräften ausgesetzt ist. Der gesunde Menschenverstand diktiert, dass nur ein mental und physisch gesunder Arzt die richtigen Entscheidungen treffen und konzentrierte Patientenbehandlung durchführen kann. Wird diese Perspektive nicht aktiv gelebt und ignoriert, so hat dies gerne übersehene wirtschaftliche Folgen:
- Anstieg der Krankheitstage
- Anstieg der Behandlungsfehler
- Anstieg der Personalfluktuation
- Zunahme von Überstunden bedingt durch den Personalmangel
- Schäden an der Reputation der Klinik durch den patientenseitigen Eindruck einer „Behandlung am Fließband“ sowie dem Erleben und Beobachten von Behandlungsfehlern
- Die Arbeitszeit wird immer stärker bestimmt werden von:
- Bürokratischen und finanziellen Aufwänden (bspw. aufgrund der Behandlungsfehler)
- Überarbeitung von Abläufen wie bspw. dem Schichtplan
- Internen Konflikten in der Kommunikation
Bei einer genaueren Betrachtung dieser Kosten verursachenden Kennzahlen lässt sich feststellen, dass diese nicht isoliert betrachten werden können, sondern in einer Wechselwirkung zueinanderstehen. Auch aus wirtschaftlicher Sicht muss das Wohlbefinden des Arztes weiter in den Fokus strategischer Entscheidungen gerückt werden.
Achtsamkeit ist also gefragt, wenn es um die Fragestellungen geht, wie der einzelne Arzt zu entwickeln ist, Führungskräfte zu sensibilisieren und weitere Systeme aufzubauen sind. Damit Sie, trotz des komplexer werdenden Gesundheitssystems, in der Lage bleiben, eine qualitative Patientenbehandlung im Einklang mit Ihren Werten und Ihrer Gesundheit sicherstellen zu können.
- Web of Science (2018). Suche in den Datenbanken der Core Collection (am 4. September 2018), TOPIC: (meditation [bzw. mindfulness, health]) AND DOCUMENT TYPES: (Article OR Review) ↑
- Stellar, Jennifer E., et al. “Affective and Physiological Responses to the Suffering of Others: Compassion and Vagal Activity.” Journal of Personality and Social Psychology, Ausg. 108, Nr. 4 (2015): 572–585. ↑
- Lustenberger, Caroline, et al. “Functional Role of Frontal Alpha Oscillations in Creativity.” Cortex, Ausg. 67 (2015): 74–82. ↑
- Tang, Y.-Y., et al. “Short-Term Meditation Training Improves Attention and Self-Regulation.” Proceedings of the National Academy of Sciences, Ausg. 104, Nr. 43 (2007): 17152–17156. ↑
- Tang, Yi Yuan et al. “Short-Term Meditation Intervention Improves Self-Regulation and Academic Performance.” Journal of Child and Adolescent Behaviour, Ausg. 02, Nr. 04 (2014): 154. ↑
- Jacobs, Tonya L., et al. “Intensive Meditation Training, Immune Cell Telomerase Activity, and Psychological Mediators.” Psychoneuroendocrinology, Ausg. 36, Nr. 5 (2011): 664–681. ↑
- Blackburn, Elizabeth., et al. “Telomere Lengthening after Three Weeks of an Intensive Insight Meditation Retreat.” Psychoneuroendocrinology, Ausg. 61 (2015): 26–27 ↑
- Waterman, Amy D., et al. “The Emotional Impact of Medical Errors on Practicing Physicians in the United States and Canada.” The Joint Commission Journal on Quality and Patient Safety, Ausg. 33, Nr. 8 (2007): 467–476. ↑
- Schwappach, David L.B., et al. “The Emotional Impact of Medical Error Involvement on Physicians: a Call for Leadership and Organisational Accountability.” Swiss Medical Weekly, Ausg. 139 (2009): 9–15. ↑
- Fahrenkopf, Amy M., et al. “Rates of Medication Errors among Depressed and Burnt out Residents: Prospective Cohort Study.” Yearbook of Pediatrics, Ausg. 2009 (2009): 311–314. ↑
- Garrouste-Orgeas, Maité, et al. “The Iatroref Study: Medical Errors Are Associated with Symptoms of Depression in ICU Staff but Not Burnout or Safety Culture.” Intensive Care Medicine, Ausg. 41, Nr. 2 (2015): 273–284. ↑

